Cuándo habrá una vacuna: expertos responden a las dudas que hay detrás del coronavirus

El número de infectados es 10 veces superior a los detectados
El virus podría llegar cada invierno
Se prevé que la vacuna esté lista para el otoño de 2020
Son muchas las dudas que surgen a día de hoy debido a la crisis mundial de coronavirus que azota a todo el planeta. ¿Ibuprofeno o paracetamol? ¿La pérdida de olfato es un síntoma asociado al SARS-COV-2? ¿Funcionan las mascarillas caseras? La pandemia de COVID-19, que comenzó hace ya tres meses en China, todavía genera más preguntas que respuestas. Por eso, hemos recopilado las principales cuestiones que siguen surgiendo estos días sobre esta enfermedad.
¿Funcionan los medicamentos que se están probando en España?
MÁS
El Ministerio de Sanidad ha elaborado un protocolo para el manejo y tratamiento de los pacientes con infección por SARS-CoV-2 y la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) complementa este protocolo y actualiza los medicamentos disponibles. Así, aunque hay numerosos ensayos clínicos en marcha, no existe por el momento evidencia procedente de estudios clínicos controlados que permitan recomendar un tratamiento específico para el SARS-CoV-2.
Según la AEMPS, en España se han autorizado dos ensayos clínicos con remdesivir, un medicamento que se desarrolló inicialmente para el ébola y que ha tenido buenos resultados en el primer caso de infección respiratoria por coronavirus en EE UU.

No existe por el momento evidencia que permitan recomendar un tratamiento específico para el SARS-CoV-2
En China también están en marcha dos ensayos clínicos aleatorizados y controlados con tratamiento estándar, uno en pacientes con enfermedad moderada y otro con patología grave.
Otras sustancias que ya se están evaluando son la cloroquina y hidroxicloroquina, inicialmente usadas contra la malaria. Su eficacia se está comprobando en al menos 23 ensayos clínicos (principalmente en China). La Comisión Nacional de Salud del país asiático ya ha incluido este fármaco en sus últimas pautas de tratamiento para la neumonía por SARS-CoV-2. Sin embargo, al no disponer de datos, se considera que el nivel de evidencia todavía es bajo.
El lopinavir/ritonavir, un antirretroviral para el tratamiento del VIH, también ha sido parte de la terapia recomendada por las autoridades sanitarias chinas. Se han publicado los resultados de un ensayo clínico aleatorizado, controlado y abierto en pacientes adultos hospitalizados. Por lo tanto, no existe por el momento evidencia que permitan recomendar un tratamiento específico para el SARS-CoV-
Si tengo fiebre, ¿será mejor que tome ibuprofeno o paracetamol?
Hace unos días surgió la polémica sobre la incidencia negativa que podía tener el ibuprofeno en las personas con COVID-19. El origen fue el comunicado del ministro de Sanidad francés, Olivier Véran, al alertar de que “tomar ibuprofeno y otros medicamentos antinflamatorios podría empeorar la infección por coronavirus”.
Muchas personas con COVID-19 solo presentan síntomas leves, particularmente en las primeras etapas
Ante la situación de incertidumbre que se generó en la población y la cantidad de bulos que circulan por las redes, la AEMPS informa de que no existe ningún dato que permita afirmar un agravamiento de la infección con el ibuprofeno u otros antinflamatorios no esteroideos, por lo que no hay razones para que los pacientes que estén en tratamiento crónico con estos medicamentos los interrumpan.
No obstante, recuerdan que la primera alternativa para el tratamiento de la fiebre es el paracetamol, como también confirma la Organización Mundial de la Salud (OMS).
¿Por qué hay personas asintomáticas? ¿Cómo pueden estos contagiar el virus?
La principal forma de propagación de la enfermedad es a través de las gotículas respiratorias expelidas al toser. Aunque el riesgo de contagio para alguien que no presente ningún síntoma es muy bajo, muchas personas que contraen la enfermedad solo presentan síntomas leves, particularmente en las primeras etapas de la enfermedad. De ahí que sea posible contagiarse de alguien que, por ejemplo, solamente tenga una tos leve y no se sienta enfermo.
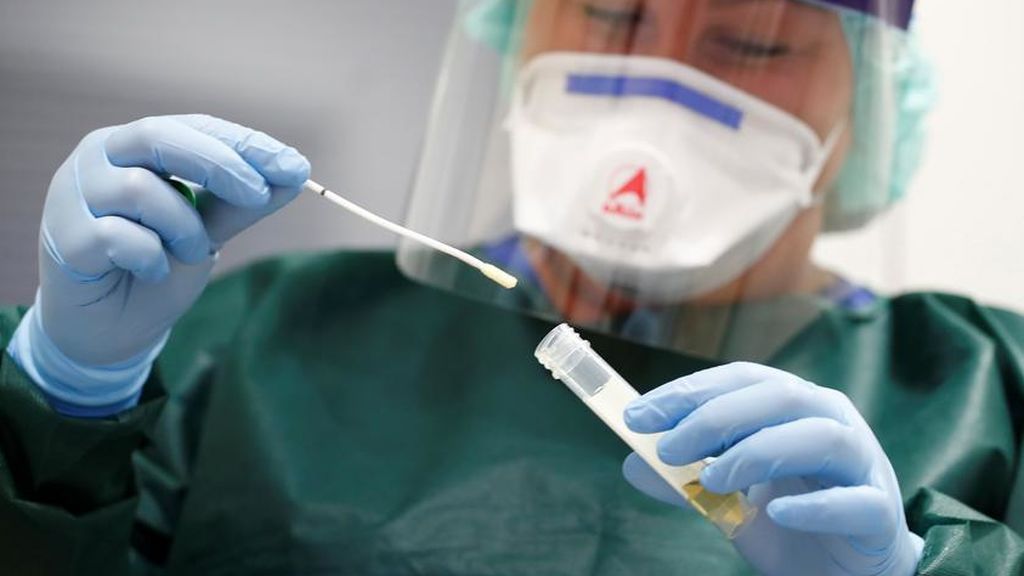
Es posible contagiarse de alguien que solamente tenga una tos leve y no se sienta enfermo. “Probablemente el virus se multiplica fácilmente en vías respiratorias altas y luego baja al pulmón, donde causa patología respiratoria. En estos momentos puedes no tener síntomas o pasar por un leve resfriado. Sin embargo, la carga viral es alta y al hablar y toser se liberan partículas del virus que pueden propagar la infección. Los otros coronavirus no se multiplicaban tan bien en dichas vías respiratorias altas, sino en las bajas, pulmón y tráquea, por lo que la transmisión era más difícil en individuos asintomáticos”, declara a Sinc Sonia Zuñiga, investigadora del Centro Nacional de Biotecnología (CNB).
¿La pérdida de olfato es un síntoma asociado a la COVID-19?
Las dudas sobre la anosmia (pérdida repentina del olfato) surgieron a raíz de que algunas sociedades médicas la relacionaran como un posible síntoma del coronavirus. Sin embargo, ni el Ministerio de Sanidad ni la OMS reconocen este problema como posible síntoma.
“No se ha recibido de momento ninguna referencia científica sólida sobre esto. En el caso de que hallemos alguna relación con este punto se comunicará de forma inmediata”, confirmó el pasado jueves 19 de marzo, Fernando Simón, director del Centro de Coordinación de Alertas y Emergencias Sanitarias (CCAES).
Si el aumento de temperatura disminuye la resistencia del virus, ¿por qué hay infectados en los países donde ahora es verano?
La COVID-19 puede ser transmitida en todas las zonas, incluyendo las áreas con clima cálido y húmedo
La OMS explica que, según las evidencias existentes hasta ahora, el virus que causa la COVID-19 puede ser transmitido en todas las zonas, incluyendo las áreas con clima cálido y húmedo. Asimismo, los Centros para el Control y Prevención de Enfermedades de Estados Unidos (CDC, por sus siglas en inglés) aclaran en su web que “aún se desconoce si el tiempo y la temperatura afectarán a la propagación del SARS-COV-2”.
¿Es útil ponerse una mascarilla para salir de casa?
Si no se presentan los síntomas respiratorios característicos de la COVID-19 (sobre todo, tos) o no se cuida de una persona que pueda haber contraído esta enfermedad, la OMS afirma que no es necesario llevar puesta una mascarilla clínica. Es importante recordar que las mascarillas desechables solo se pueden utilizar una vez y que, si no es preciso, estás malgastando este material en un momento en el que se están agotando en todo el mundo.

¿Funcionan las mascarillas caseras?
Las mascarillas caseras protegen contra el coronavirus pero no garantizan al 100 % la eficacia. “No garantizamos al 100 % la eficacia de una mascarilla casera frente al virus. Sin embargo, sí son una barrera ya que los virus se pueden encontrar en aerosoles y en gotitas de saliva. Deberíamos usar siempre protección cuando estemos atendiendo a mayores o al ir a la compra, pero dejar las mascarillas buenas para los que más lo necesitan”, confirma a Sinc Beatriz Novoa, investigadora del CSIC.
¿Qué tareas domésticas de desinfección doméstica debo incluir en mi rutina?
La OMS ha lanzado varias recomendaciones para protegernos de la propagación, entre las que destacan el lavado de manos frecuente, mantener una distancia mínima de un metro entre una persona que tosa y tú, evitar tocarse las manos, la nariz y la boca, taparse con el codo al toser o estornudar y, sobre todo, permanecer en casa. Además, si tienes una mascota, tendrás que tomar algunas medidas específicas.
¿Me puedo volver a contagiar?
“Si un paciente se ha curado y ya es seropositivo, es decir, tiene defensas inmunológicas, lo estándar sería que no se volviera a infectar”, confirma a Sinc Luis Enjuanes, virólogo del CNB y el mayor experto español en coronavirus. Dicho esto, según el investigador, hay otras explicaciones que explicarían porque otras personas se han vuelto, supuestamente, a contagiar.
“La más simple es que, en realidad, los pacientes que se vieron negativos lo fueron porque, aunque en la zona del tejido en la que se tomaron muestras no tenían ya virus, sí persistían en otros tejidos –se sabe que en la familia de los coronavirus el virus puede durante a veces hasta tres meses–”, confirma el virólogo.

Si un paciente se ha curado y tiene defensas inmunológicas, lo estándar sería que no se volviera a infectar. “Además, cuando la presencia del virus disminuye, la respuesta inmunitaria también baja y entonces puede ocurrir que este presente un reservorio en un tejido determinado en el que circula menos sangre y linfocitos de defensa, y se vuelva a reactivar después”, recalca.
¿El próximo invierno volverá este virus?
Según han contado Luis Enjuanes, para los epidemiólogos el número de infectados es 10 veces superior a los detectados en los hospitales. De esta manera, habría muchos más contagiados actualmente en las que la enfermedad cursaría como una infección leve, lo que facilitaría que el virus se quedara en la población y se vaya atenuando.
“Los coronavirus activos humanos ya están todos muy atenuados y apenas causan un refriado común de invierno. Yo espero que con este pase lo mismo. Si el virus se atenúa, se disemina con mucha facilidad y puede tener luego vueltas cada invierno, como hace el virus de la gripe, que es estacional. Creo es esto es bastante probable”, manifiesta Enjuanes. “Si el virus se atenúa, se diseminará con mucha facilidad y podría volver cada invierno”, aclara Enjuanes.
¿Qué implica llegar al pico de infección?
“Llegar al pico de infección no implica haber controlado el problema. Implica que tenemos que redoblar los esfuerzos para garantizar que no damos un paso atrás”, confirmó Fernando Simón en la rueda de prensa del pasado lunes 23 de marzo. Para explicar la llegada de ese pico a nivel nacional, los científicos utilizan el número básico de reproducción (R0), el número de casos secundarios que genera cada caso de la enfermedad.
“Ese número varía en cuanto cambiamos el patrón de contacto social. El objetivo es hacer que el número de casos secundarios promedio que produce cada caso se reduzca a menos de uno. Si lo conseguimos, empezaremos a disminuir dramáticamente la transmisión de la enfermedad. Hasta que eventualmente llegáramos a una transmisión 0”, cuenta Simón.
¿La vacuna llegará a tiempo para la próxima oleada de COVID-19?
Luis Enjuanes explica que el prototipo de la vacuna que está usando China es conceptualmente sencillo y, casi con seguridad, estará listo en otoño. “Expresa la proteína S del virus, que es la que le sirve para unirse a la célula del hospedador y la mayor inductora de anticuerpos protectores. Es una medicación basada en un vector previo conocido hace años, con lo cual parece creíble que esta vacuna esté lista en otoño”, concluye.